ミニ太成長記録12:未熟児網膜症-概要編
はい。今回は満を持しての?、未熟児網膜症に関するお話です。
2018年1月生まれの超低出生体重児ミニ太。生後満10ヵ月、現在抱えている疾患は以下の通りです:
- 慢性肺疾患(詳しい話いろいろについてはミニ太成長記録03:慢性肺疾患;記録05:呼吸管理1;記録09:呼吸管理2;記録10:呼吸管理3をどうぞ)
- 鼠径ヘルニア(→成長記録04:鼠径ヘルニア、現在3ヶ月ごとに経過観察中)
- いちご状血管腫(→成長記録06:乳児血管腫;治療経過)
- 未熟児網膜症(NICU/GCU入院中にレーザー治療実施、現在経過観察中。記録13:眼科検査編)
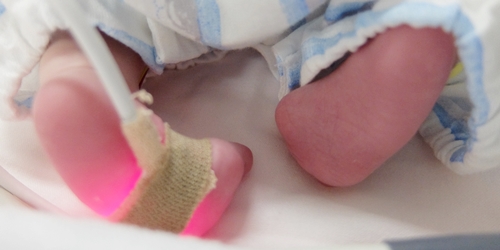
妊娠24週1日で出生したミニ太は、未熟児網膜症のStage 2まで進行したため、両目ともレーザー治療を受けました。
まずは今回、未熟児網膜症の概要についてハハが調べたり聞いたりしたことをまとめました。
未熟児網膜症とは
未熟児網膜症、英語では ROP:Retinopathy of Prematurityという表記になります。
端的に言うと「網膜血管の未発達のために起こる網膜血管病変」です。
昨今の新生児医療進歩により早産児・低出生体重児の生存率が向上していますが(もちろんミニ太もそれで助けて頂いた命ですが)、その反面、増加傾向にある各種障害/長期的な生活の質を低下させうる病気も生じるようになっています。未熟児網膜症もまさにそのうちのひとつ。
まず、網膜とは目のレンズから入った像の写るスクリーンの役目をする部分で、この後ろに光を感じる神経が並んでいます。
未熟児網膜症は、その名前が示す通り「未熟性」が原因となった網膜の疾患であり、長期的な視力低下や、重症の場合失明につながりうる病気です。
未熟児網膜症の原因
未熟児網膜症の原因は、「眼球の血管が正常に発達しないこと」です。
赤ちゃんの網膜の血管は、妊娠15~18週ごろ(妊娠4ヶ月ごろ)を境に作られはじめます。網膜自体は眼球のなかの大部分を裏打ちしており、すべての領域において血管が作られるには時間を要するだけではなく、また部位によって完成時期も異なります。
具体的には、以下のような感じで成長すると考えられています。
- 胎生4ヶ月:無血管であった状態から、視神経乳頭上に毛細血管が現れる。
その後血管は網膜の周辺部に向かって成長する。 - 胎生8ヶ月(36週ごろ):鼻側網膜周辺まで成長する。
- 胎生9ヶ月:耳側網膜周辺部まで成長する。ここまででようやく血管供給が完了する。
つまり妊娠40週ごろ=まさに正期産の誕生日付近まで網膜の形成が行われる訳です。
上記の通り出生ギリギリまで網膜の形成に時間を要するため、予定日より早く生まれた赤ちゃんの網膜の血管は、当然途中までしか伸びていません。
出生後も網膜に対しての血管発達はしますが、本来お母さんのお腹のなかでする予定だった正常な発達をするとは限りません。
出生前後における低血圧、出生時の低酸素やその後の酸素供給(未熟な早産児ほど生命を助けるために酸素が投与されます)などの要素が複雑にからみあい、血管の発達が影響を受けます。
その結果、体内の酸素が(この時点では人工的に)行き渡ると、網膜を覆う血管にも酸素が充分に行き渡ってると勘違い?してしまい、網膜に血液を供給する血管の成長がしばらくの間、止まってしまうことがあります。
ところが未熟児ちゃんの成長に伴い人工呼吸器の抜管や酸素補助が無くなってくると、少なからず「低酸素状態」を感知し始め、改めて網膜(の血管)が
『おいおい、ここ酸素無いじゃないか!!! 成長止まっている場合じゃないぞ!!! 』(心の声)
と気付き、慌てて成長を再開したときに無秩序な発育が起こってしまいます。
…と、もう少し真面目に?!、医学的な説明をすると以下の通りです。
1996年の報告により、未熟児網膜症の発症にはVEGF(Vascular Endothelial Growth Factor:血管内皮増殖因子)の関与が明らかとなってきている。
もともと血管の成長に必要であったVEGFの産生が高濃度酸素により抑制され、その後網膜の低酸素状態を感知してVEGFの過剰産生が起こるというものである。(「超低出生体重児 新しい管理指針」改訂3版 より)
この無秩序な急成長&VEGFの過剰産生により、微小な血管が出血したり、血管が枝分かれしたり、血管が蛇行したり、本来網膜に沿って発達すべき血管が眼球の内部(硝子体)に向かって伸びるなど、異常な発達をすることがあるのです。
異常な血管はとてももろく出血をしやすい性質を持ち、網膜を牽引することから網膜剥離を引き起こしやすくなります。
網膜血管は妊娠週数が若いほど未完成であるため、網膜剥離発症の可能性も必然的に上昇します。
未熟児網膜症の発症率
網膜症発症に影響する一番大きな要素は早産の程度です。在胎週数・出生体重が少ないほど網膜血管が未熟なので発症率が高く、重症になりやすい傾向があります。
ミニ太のお世話になった病院では、22-27週の赤ちゃんでは、9割が網膜症発症、さらにそのうち8割が要治療であったとのこと。
他の病院で記載されている実績などでも、「出生体重1,500g 未満で約60%、在胎28週未満ではほぼ100%」といった情報もありました。
24週526gで誕生したミニ太、例外なく該当致しました。
症状
未熟児網膜症は、影響を受ける網膜の領域に応じてさまざまな視力障害が生じます。
網膜の中でも「黄斑(おうはん)」部と呼ばれる領域が、視力を形成するのにとても重要な役割を果たしています。
黄斑は網膜のほぼ真ん中にあり、物の詳細や色を見分ける働きを持つ細胞が集中しているところです。

黄斑部以外の網膜が影響受けた場合は、日常生活上支障をきたさない程度の視力が保たれることが多いそうです。
しかし、黄斑部が障害を受けた場合の視力低下は大きくなるとの事。未熟児網膜症の程度に関係なく、近視や乱視といった視力障害を生じることがあります。
検査・診断
早産児や低出生体重児は、生まれてすぐは血圧や呼吸状態の安定化など、生命に関わることへの治療が優先されます。
生後しばらくすると全身状態が安定してくるため、このころを見計らって眼底検査が行われます。
どの赤ちゃんが検査対象になるかは病院によりますが、出生体重1,500g未満・出生週数30週未満の赤ちゃんは全員眼底検査を行うことが推奨されています。
毎週出生後週数が進むにつれて網膜の血管も発達しますので、異常な血管が出てきていないか、正常な部位にしっかりと血管が発達しているかを観察します。
検査・診断は(小児)眼科の先生が担当して下さいます。
ミニ太がお世話になった病院では毎週木曜日の午後がNICU/GCU入院赤ちゃんの眼科検査の日、と決まっていました。
先生方(診察する眼科の先生と、連携するいつもの新生児科主治医の先生)および眼底検査用の機械が、各赤ちゃんのコットを巡回していく形で検査はNICU・GCU病棟内で進められました。
ミニ太も生後46日目(30週)から毎週眼底検査が行われました。
そしてそこから5週間後の生後81日目。午後の眼科検査後「要治療」の判断が確定し、治療の説明を受けたのち、当日夕刻中にレーザー治療を実施頂きました。
なお、眼底検査と言っても、我々が知っている眼底検査=機械の前に座って、目を開いて明るい方を見て~…なんて甘っちょろいヤツとは全然違います。

未熟児ちゃんたちの検査は過酷です。
眼底検査前に実施する複数回の瞳孔を開く目薬で体調を悪くしてしまったり、検査中眼にはめているクリップでまぶたが変形してしまったり(数時間後に戻りますが)…など。
検査中の赤ちゃんの眼の状態に、見るに堪えない親御さんもいるとか…。
ハハは応援する意味も込めてしっかり見(守っ)ていましたが、あんな辛い検査に何度も耐えてくれて(現在進行中)本当に本当にありがとう、という気持ちでいっぱいです。
未熟児網膜症の治療法
未熟児網膜症は、発症しても軽症であれば高い確率で自然治癒しますが、一部のより未熟性の強い児では増悪して治療を要する場合があります。
ミニ太がお世話になった病院で伺ったのは、超低出生体重児で治療が必要となるのはほぼ50%、1/2の確率という事でした。
治療法はその病態によって変わってきます。主なものは以下が挙げられます:
- アルゴンレーザーによる網膜光凝固術(=レーザー治療)
→患部にレーザー光線を当て、網膜の蛋白質を凝固させることで病気の広がりを止める治療法。
主要治療法。ミニ太もこちらの治療を受けました。
- 注射治療(=アバスチン / ベバシズマブ)
→前述のVEGFの、抗体を点眼するという治療法です。
近年新たな治療法として注目されており、「短時間で施行可能」「(レーザー治療のように血管の成長を遮断しないため、治療後も血管が成長する」などのメリットもあるようです。
→一方で、点眼したとしても血清中のVEGFを低下させるために脳・腎臓などの本来正常な血管発生を妨げる可能性があることや、事例がレーザー治療に比べるとまだ少なく、病態の特定条件において選択される治療法のようです。 - 冷凍凝固術:液体窒素で眼球の外側からマイナス60~70度の低温を加える
- 強膜バックリング術
- 硝子体手術:瘢痕期の網膜剥離治療
——————-
本記事では、一般的な未熟児網膜症に関する情報をまとめてみました。
別の記事にて、ミニ太の実際の発症事例と具体的検査内容・手術経過、その他術法について綴っています。
もしご興味ありましたらこちらもどうぞ。
【参考サイト】
【参考書籍】
- メジカルビュー社「超低出生体重児 新しい管理指針」改訂3版